임신 중 세 번째 초음파는 몇시에 초점을 맞출 것인가?
임신 마지막 삼 분기에 임산부는 초음파 검사를 포함하는 세 번째 계획 검사를 받게됩니다. 이 절차는 의사가 아이와 여성이 괜찮은지 확인할 수 있도록하는 것뿐만 아니라 중요합니다. 이것은 아기를 볼 수있는 좋은 기회이기도합니다. 왜냐하면 지금은 아기가 매우 커서 아기가 많이 할 수 있기 때문입니다. 이것이 세 번째 초음파입니다.이 기사에서 논의 할 것입니다.
날짜
세 번째 삼 분기의 초음파는 3 차 심사이 외에도 태아 심장 사진술 (CTG)과 USDG (doplerometry)가 있습니다. 대부분의 임산부를위한 혈액의 생화학 분석은 더 이상 필요하지 않지만 일부 경우에는 수행됩니다. 첫 번째 및 두 번째 삼 분기에 특히 중요했던 분석 결과 인 경우 유아기 말기에 초음파 진단의 결과로 얻은 데이터가 가장 먼저 나타납니다.
세 번째 루틴 초음파는 일반적으로 산과 30-36 주 사이에 할당하려고합니다. 최고는 32-34 주간의 연구로 간주됩니다. 많은 사람들에게이 초음파는 세 번째가 아니지만 다섯 번째 또는 여섯 번째는 모든 여성이 처음 두 번의 연구에서 얼마나 많은 비슷한 검사를 받았 는가에 달려 있습니다. 초음파 검사는 의무적 인 것으로 간주되지 않으며 보건부는 단지 그것을 권장하지만 검사를 받고 싶지 않은 여성은 강제로 검사받을 권리가 없습니다.
목적 및 적응증
세 번째 초음파에는 몇 가지 중요한 목표가 있습니다.
- 태아 발달 평가;
- 태반의 상태 평가;
- 다가오는 분만을위한 모체 유기체의 준비 상태 평가;
- 배달 전술 선택.
세 번째 삼 분기의 초음파는 필수는 아니며 여성의 동의가 필요하기 때문에 의사는이 기간 동안 초음파 및 doplerometrii를 포기해서는 안되는 징후를 분명히하려고합니다.
첫 번째 조사는 다음과 같은 경우에 필요합니다.
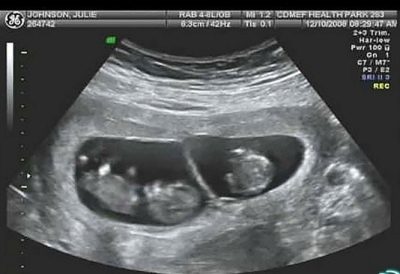
- 미래의 엄마들은 쌍둥이 또는 삼중주를 기대합니다.
- 초기 단계의 정상적인 임신 과정에서 비정상 또는 편차가있는 여성;
- 심각한 산과 병력이있는 임산부 (과거에는 유산, 많은 낙태, 임신하지 않은 임신, 조기 출산);
- 선천적 인 유전 적 이상이있는 어린이가 있었던 임산부;
- 큰 아이를 낳은 여성과 이전에 초음파로 "보여 줬던"아이들이 정상적인 가치로부터 약간의 발달 지연을 보였다.
- 임신율이 낮거나 불충분 한 태반, 수분 부족 또는 높은 수분 및 태아의 골반 또는 횡형으로 진단받은 임산부;
- 임신 한 여성은 35 세 이상입니다.
초음파 검사를 거부하는 이유는 때때로 여성이 불안과 해를 입히기를 꺼려하기 때문입니다. 초음파 절차는 특히 이미 크고 강하기 때문에 어린이에게 무해합니다.
시험 준비 및 시험 방법
임신 기간의 마지막 3 분의 1에서 초음파 검사가 복부 전벽을 통해 transabdominal 수행됩니다. 방광을 채울 필요가 없습니다. 아기는 성장한 자궁에서 아름답게 시각화됩니다. 가스 형성을 줄이기 위해 약을 복용 할 필요도 없습니다.. 이러한 민감한 문제로 인해 여성이 괴롭다 고하더라도 (그리고 임신 후반기에 드물지 않습니다!) 부종이있는 창자는 초음파 검사의 품질에 영향을 줄 수 없으며 골반 장기를 압박하지 않습니다.
수술은 약 5-10 분 정도 지속되며, 특별한 불편과 고통을 초래하지 않습니다. 이 큰 아기가 복부 동맥을 집어 넣고 어머니의 등뼈와 신장에 압력을 가하기 때문에 미래의 엄마들이 등뒤로 수평 위치를 유지하는 것은 매우 어려워집니다. 세 번째 초음파는이 위치에서만 수행되므로 몇 분 동안 여성이 고통을 당해야합니다.
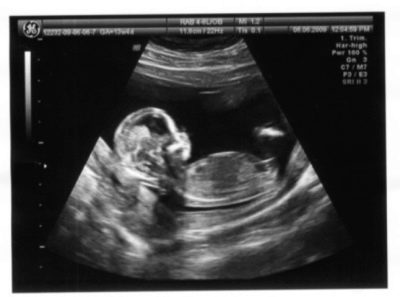
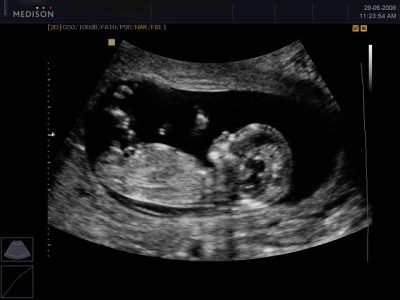
초음파는 무엇을 보여줄 것인가?
세 번째 예정된 초음파에서 의사는 태아가 태아를 마지막 주 전에 자궁에서 얼마나 편안 할 것인지에 대한 조건에 따라 특별한주의를 기울여 태아를 검사합니다. 자궁 경관, 자궁 경부, 탯줄, 양수의 수 및 투명성의 상태를 신중하게 연구하지 않았습니다. 여성이 제왕 절개 수술을 포함하여 자궁 수술을받은 경우, 진단사는 수술 후 흉터 상태를주의 깊게 검사합니다.
초음파로 30 주 후에, 당신은 아이를 잘 고려할 수 있습니다. - 팔과 다리에 손가락을 세십시오. 의사는 아기의 성장, 팔다리의 길이, 머리의 매개 변수, 초음파 스캐너에 내장 된 특수 컴퓨터 프로그램을 사용하거나, 수식을 사용하여 태아의 예상 체중을 계산합니다.
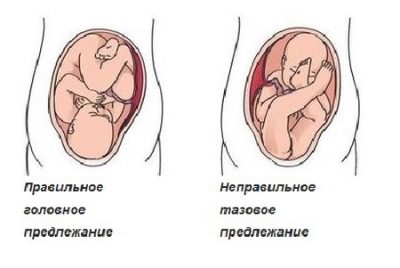
세 번째 초음파에서 자궁 내 아기의 위치는 임신과 출산의 추가 전술을 결정합니다. 유아가 앉거나 횡 방향 자세에 있다는 초음파가 표시되면 아기에게 올바른 위치로 돌아갈 시간이 있지만 계획된 제왕 절개를 할 수 있습니다.
세 번째 예정된 초음파 검사에서 아기의 바닥을 명확히하는 것은별로 의미가 없습니다. 자궁에 어떤 무늬가 있더라도, 그는 이미 충분히 커야하기 때문에 다리와 팔을 쭉 펴고 "조밀 한"포즈를 취해야합니다. 그런 포즈 때문에 성기를 검사하기가 어렵다., 아기의 성별을 예측할 때 의학적 오류가 발생할 확률이 10 배 증가합니다.
그러나 초음파 의사는 태아의 내부 장기 (심장, 신장, 폐, 위 및 내장)를 검사 할 수있을뿐만 아니라 아동의 뇌 부분의 구조와 윤곽을 탐구 할 수 있습니다.
결과 및 규범의 해석
출산 전의 클리닉에서 초음파를 수신하면 선착순으로 응접이 진행되며 의사는 초음파 스캐너의 모니터에 표시되는 내용에 대해 미래의 어머니에 대한 이야기와 설명에 많은 시간을 할애하지 않습니다. 대부분의 경우, 처음 2 명의 3 학년 여성은 이미 의사의 기본 용어에 익숙해졌으며, 그녀의 손에 주어질 연구의 초음파 프로토콜은 그녀에게 커다란 수수께끼가되지 않습니다. 그러나 글쓰기가 이해할 수 없지만 아이가 어떻게 발전하고 있는지 정말로 알고 싶다면 기본 개념과 표준을 숙지해야합니다.
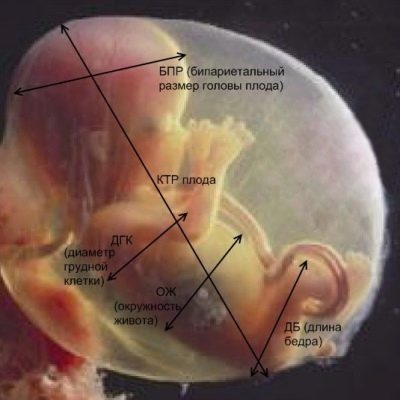
세 번째 초음파에서는 두 번째와 마찬가지로 양극성, 정면 - 후두 치수, 머리 둘레, 가슴, 복부, 짝을 이루는 뼈 (팔, 다리)의 길이 등 아동의 신체 측정 데이터가 측정됩니다. 프로토콜의 첫 번째 부분은 아기의 성장 속도를 특징 짓는 이러한 매개 변수를 정확히 나타내며 연구 당시 예상되는 체중을 나타낼 수 있습니다.
세 번째 임신에서 양극성 장애 (BDP)
두개골의 정수리 뼈 사이의 거리를 나타내는이 크기는 생년월일을 조정하는 데 중요하지만 임신의 마지막 삼 분기에는 BDP 자체가 더 이상 임신 기간을 지정하는 데 사용되지 않으므로 다른 치수와 조합하여 사용해야합니다.아기를 운반하는 기간의 중간에 두 번째 초음파 도중이었습니다. 그러나 성전에서 성전으로의 크기는 어린이 발달에 유익한 기준이 될 수 있습니다.
산과 용어 | BPR - 표준 (mm) | BPR - 용어의 유효 값 (mm) |
30 주 | 76 | 70-82 |
31 주 | 78 | 71-85 |
32 주 | 80 | 73-87 |
33 주 | 82 | 75-89 |
34 주 | 84 | 77-91 |
35 주 | 86 | 79-93 |
36 주 | 88 | 81-95 |
37 주 | 90 | 83-97 |
38 주 | 92 | 85-98 |
39 주 | 94 | 86-100 |
40 주 | 95 | 88-102 |
이와는 별도로,이 헤드 크기는 다른 크기와 결합하여 만 추정하는 것이 일반적이므로 아무 것도 말할 수 없습니다. 이것은 아기의 크기뿐 아니라 그의 체격의 비례에 대한 아이디어를 제공합니다.
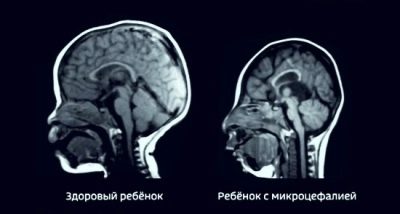
BPR의 가치가 평균 표준보다 1 주일 반 밖에 뒤지지 않는다면 병리학은 의심의 여지가 없을 것입니다. 아마도 그 아이는 부모 중 한 명에게서 작은 머리 모양을 계승했을 것입니다. 이 버전은 아기의 다른 모든 크기가 정상적인 사실로 확인됩니다. BPR이 표준보다 2 주 이상 뒤진 경우 의사는 자궁 내 성장 지연을 의심 할 수 있습니다. 나중에 태아가 빨리 노화되면 영양 실조로 인해 발생할 수 있으며, hypoxia가 있으면 코드 얽힘이 있습니다. 소두증과 같은 뇌 병리학은 배제되지 않습니다.
태아 BFR이 연령 기준의 상한선을 상당히 초과하면 의사는 큰 태아를 의심 할 수 있습니다.이 버전은 배, 흉골 및 때로는 사지의 크기가 증가하여 확인됩니다. 표준 머리가 두 개 이상이고 나머지 매개 변수가 정상 또는 약간 뒤에있는 경우 뇌의 수종 인 뇌수종에 대한 의심이 생길 수 있습니다.
태아의 전두엽 크기
이것은 BPR에 수직으로 측정 된 크기입니다. 이 부분은 후두골과 전두골을 연결합니다. 바이 패리 에이트 크기와 함께이 매개 변수는 아기의 머리가 어떤 모양과 크기인지 더 정확하게 알 수 있습니다. 이것은 발달 지연뿐만 아니라 유전 적 유전학을 포함한 특정 병리학의 진단에 중요합니다.
산과 적 임신 재태 연령 (전체 주간) | LZR의 평균 비율, mm | 유효한 값, mm |
30 | 97 | 89-105 |
31 | 101 | 93-109 |
32 | 104 | 95-113 |
33 | 107 | 98-116 |
34 | 110 | 101-119 |
35 | 112 | 103-121 |
36 | 114 | 104-124 |
37 | 116 | 106-126 |
38 | 118 | 108-128 |
39 | 119 | 109-129 |
40 | 120 | 110-130 |
세 번째 선별 초음파 검사에서 정면 뼈에서 2 주 이상 아기의 머리 부분까지의 크기가 감소한 경우이 수치를 BPR 및 기타 매개 변수와 비교합니다. 대개 LZR은 그 자체로 감소하지는 않지만 바이패 리얼 크기와 함께 감소합니다. 나머지 측정이 정상이라면, 우리는 소두증에 대한 비대칭 발달 지체에 대해 이야기 할 수 있습니다. 규범에서 약간의 이탈은 소녀의 특징입니다. (그들은 더 미니어처이다), 부모님 자신이 작은 두개골을 가지고있는 아이들도있다.
허용 가능한 상한치보다 현저히 높은 과도한 LZR은 부종, 뇌수종 및 중추 신경계의 병리를 나타낼 수 있습니다.
아기의 다른 변수들도 인상적이라면 의사는 결론을 내리게됩니다.이 경우에는 태아를 제왕 절개로 권장 할 수 있습니다.
머리 직경과 복부 둘레
재태 연령 (전체 주간) | 아기의 머리의 직경, mm | 복부 둘레, mm |
30 | 79 | 264 |
31 | 81 | 274 |
32 | 83 | 286 |
33 | 85 | 296 |
34 | 88 | 306 |
35 | 91 | 315 |
36 | 94 | 323 |
37 | 97 | 330 |
38 | 99 | 336 |
39 | 101 | 342 |
40 | 103 | 347 |
표에 표시된 값은 대략 평균입니다. 이 수의 개별 변동은 평균 표준과 크게 다를 수 있습니다. 따라서 이러한 지표에 대한 임신시기는 결코 비교할 수 없습니다. 작은 남자의 배와 가슴은 신체의 비율을보고 가능한 발달 지체를 감지하기 위해 전적으로 측정됩니다.
모든 초음파 의사는 ~ 안에 세 번째 임신 특히 고르지 않은 아기 성장그러므로 한 아기는 다른 아기와 전혀 같지 않으며 서로 비교하거나 테이블과 비교하는 것은 감사하지 않습니다. 따라서 어느 누구도 경미한 편차에 특별한주의를 기울이지 않을 것이며 아무도 임신 한 여성을 두려워하지 않을 것입니다.
그러나 아래쪽의 가슴 직경과 복부 둘레의 큰 편차는 IUGR (자궁 내 성장 지연, 탯줄에 의한 얽힘)과 같은 불쾌한 진단을 유발할 수 있습니다.현대 의학은 태어날 때가 너무 이르면 긴급 조치를 취하고 약물 치료를받는 아동을 지원할 수있는 충분한 방법을 가지고 있습니다.
쌍둥이 임신의 경우, 태아 중 하나의 정상 크기보다 뒤쳐지는 것이 발달 지연으로 간주되지 않으며, 이는 다중 임신의 표준의 변형으로 간주됩니다.
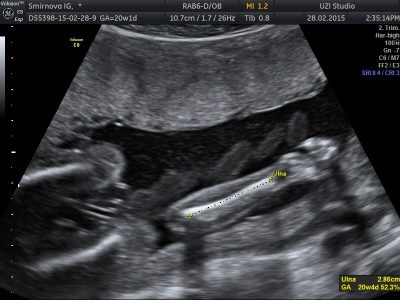
세 번째 초음파에서 짝을 이룬 뼈의 크기
세 번째 초음파 검사에서 의사는 아기의 가장 다양한 뼈 구조 인 얼굴 뼈, 두개골 뼈 및 손가락의 지골을 작은 손잡이로 검사합니다. 그러나이 프로토콜에 따른 측정은 대퇴골, 경골, 어깨 및 팔뚝 뼈와 관련된 뼈와 관련하여 수행됩니다.
산과 (전체 주간) | DBK (대퇴골 길이), mm | DKG (다리 뼈의 길이), mm | WPC (상완골 길이), mm | DKP (팔뚝 뼈의 길이), mm |
30 | 59 | 79 | 50 | 46 |
31 | 61 | 81 | 52 | 48 |
32 | 63 | 83 | 54 | 49 |
33 | 65 | 85 | 55 | 50 |
34 | 66 | 88 | 57 | 52 |
35 | 67 | 91 | 58 | 53 |
36 | 69 | 94 | 60 | 54 |
37 | 71 | 97 | 61 | 55 |
38 | 73 | 99 | 63 | 56 |
39 | 75 | 101 | 64 | 57 |
40 | 77 | 103 | 65 | 58 |
일부 뼈가 짧아지는 동안, 예를 들어 경골의 뼈와 같은 경우 태아의 염색체 이상 마커가 발견되지 않으면이 평균값 뒤에 약간의 시간 지연이 있어도 아무런 걱정거리가 없어야합니다. 긴 뼈는 경각심의 원인이 아니지만 오히려 아기는 아주 키가 크고 아버지 나 할아버지로부터 긴 팔과 다리를 물려 받았습니다.
아기의 내장 기관
세 번째 초음파 도중 의사가 아기의 뇌의 엽을 검사하여 소뇌를 측정합니다. 또한 중요한 내부 장기 검사를 실시합니다. 심장에는 4 절 절개가 있어야하고, 두 신장 모두 같은 크기 여야하며, 윤곽이 분명하고 윤곽이 깨끗해야합니다. 폐의 성숙 정도는 기간에 따라 결정되며, 출산에 가까울수록 높습니다. 30 주 - 첫 번째, 덜 자주 - 두 번째.
초음파 스캐너는 위, 아기의 척추, 담낭, 방광 및 내장을 검사합니다. 의사가 악의를 보지 못한다면, 결론적으로 그는 "표준"또는 "특징이없는"이라고 쓸 것입니다.
과일 무게
세 번째 임신에서는 아기가 적극적으로 체중을 늘리고 있습니다. 그는 매일 그것을 증가시킵니다. 따라서 내장 된 스캐너 프로그램을 사용하는 초음파는 태아의 대략적인 무게만을 계산합니다. 예상 질량은 실제 중량과는 종종 다릅니다 (단계 - 플러스 또는 마이너스 500-700g).
마감일 (전체 주) | 예상 무게 (g) |
30 | 1500-1600 |
31 | 1600-1800 |
32 | 1800-1950 |
33 | 1950-2100 |
34 | 2100-2250 |
35 | 2250–2500 |
36 | 2500–2600 |
37 | 2600-2800 |
38 | 2800-3000 |
39 | 3000-3200 |
40 | 3200-3500 |
이 데이터는 매우 조건 적입니다. 왜냐하면 38 주 일부 아동의 체중이 4kg을 초과하고 일부 아동의 체중이 3kg에 미치지 못하기 때문입니다. 좀더 정확하게 말하면, 태어나지 않은 어린이의 체중은 숙련 된 조산사가 "예측"합니다. 조산사는 상담에서 예정된 각 시간에 측정 테이프로 임산부를 측정합니다. 그들의 가정은 매우 사실입니다.
태반, 물, 탯줄
태아는 "어린이를위한 곳"또는 의사의 언어로 세 번째 초음파 검사 시점에 성숙도가 단일 일 수 있습니다. 최대 30 주 - 그것은 0입니다. 의사가 1 급을 나타낼 경우, 병리학 적으로 아무것도 존재하지 않습니다. 자연은 장기가 일시적이라고 생각하고, 아이를 세상에 태어나면 태반이 더 이상 필요하지 않기 때문에 점차적으로 출산에 가깝게 자랍니다.
32-34 주에 태반의 성숙 정도가 두 번째 또는 세 번째라면 "베이비 시트"가 조기에 노화됨을 의미 할 수 있으며 이는 노화 된 태반이 일을 훨씬 악화시키기 때문에 아기가 엄마의 몸에서 영양분과 비타민을받지 못한다는 것을 의미합니다 .
이 경우 유지 관리가 처방되고 심한 태반 기능 부전이 발생하면 조기 분만에 대한 결정이 내려 질 수 있습니다.
세 번째 계획 초음파에서, 태반의 위치도 평가됩니다. 자궁이 빠져 나갈 때 너무 낮 으면 (즉, 내측 인후) 부분적으로 또는 완전히 덮어서, 결론은 "낮은 태반"또는 "태반 previa"로 표시됩니다. 이 두 조건 모두 입원과 입원이 필요합니다.
의사가 "어린이 장소"를 모니터링 할 것이며, 36-37 주까지 오르지 않으면 38-39 주 안에 제왕 절개가 여성에게 나타날 것입니다.
어린이를 에워싸는 물의 양은 또한 중요한 진단 적 가치가 있습니다. 이 금액의 감소 또는 증가로 인해 자녀의 상태가 악화 될 수 있습니다. 자궁 안에 있고, 모퉁이 돌면 곧 출산의 과정을 복잡하게합니다. 태아의 크기가 이미 너무 커서 모든 양의 공간을 차지하기 때문에 기간이 길수록 양수 지수가 낮아 지므로 물의 공간이 적습니다.
산과 (전체 주간) | 양수 지수 (mm), 평균값 - 변동 |
30 | 145 (90-234) |
31 | 144 (88-238) |
32 | 144 (86-242) |
33 | 143 (83-245) |
34 | 142 (81-248) |
35 | 140 (79-248) |
36 | 138 (77–249) |
37 | 135 (75–244) |
38 | 132 (73 -239) |
39 | 129 (72-226) |
40 | 123 (71 -214) |
탯줄에는 일반적으로 3 개의 혈관이 있습니다.
도플러 검사
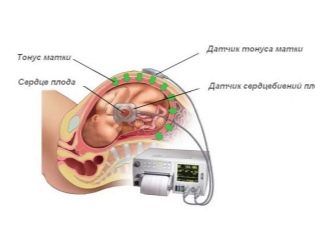
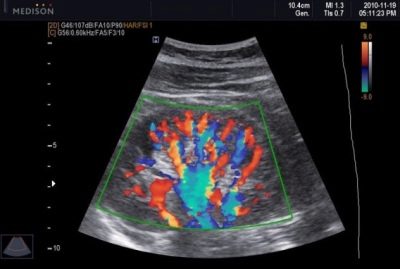
세 번째 초음파는 USDG로 축약 된 확장 연구와 함께 수행 될 수 있으며, 사람들은 단순히 도플러 초음파라고도합니다. 장치 스캐너 센서에 대한 특별한 프로그램의 도움으로 자궁 혈관과 태반의 혈류 속도와 부피 측정. 이것은 산소가 부족한 상태인지 여부에 관계없이 아기가 얼마나 잘 먹는지에 대한 아이디어를 제공합니다.
이 연구는 평균 표준보다 뒤쳐지는 아기를 가진 모든 임신부, 다발성 임신 여성을위한 것뿐만 아니라 Rh 충돌의 발병을 두려워하는 사람들을 위해 필수적입니다. 그러나 최근에 도플러 초음파는 3 차 정기 검사에서 모든 여성에게 시행되고 있습니다.
혈류 속도를 설명하기 위해 혈관 저항 지수 인 특별한 지표가 사용됩니다. 일반적으로 임신 30 주에서 34 주 사이에이 지수는 0.34-0.61입니다. 35 주에서 출생까지이 값은 아래로 바뀌고 0.33-0.57 내에 있습니다.
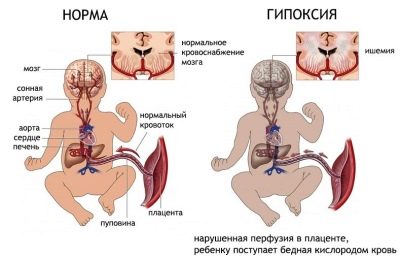
탯줄의 혈액 흐름은 진단사에게 특히 중요합니다. 이 가치에 의해 가능한 결론이 내려졌다. 태아 저산소증. 심지어 아이의 생명을 구하기위한 조기 분만의 기초가 될 수도 있습니다.. 제대혈의 정상적인 혈류 값은 임신 30 주에 0.54에서 0.77로, 31-32 주에 0.52에서 0.76 사이입니다.
임신 33-34 주에 태아에게 전달되는 탯줄의 속도를 측정하는 센서는 0.49에서 0.73 사이의 숫자를 보여줍니다. 35-36 주에이 값은 0.47-0.71입니다. 37-38 주에 혈관 저항 지수는 0.44-0.69입니다.
지수가 증가하면 혈류가 감소합니다. 아이들에게는 매우 위험합니다. 이상적으로, 그러한 연구는 임신 28 주에 시작하여 임신 중에 여러 번 실시해야합니다. 특히 증거가있는 경우에는 특히 그렇습니다. 도플러 초음파 검사의 도움으로 병리학이 초기 단계에서 감지 될 수 있으며 임산부는 적절한 의료 서비스를 적시에 제공 할 수 있습니다.